عمل برداشتن رحم (هیسترکتومی) و نکاتی که باید درباره آن بدانید !
برخی از زنان در طول زندگی خود احتمال انجام عمل های جراحی را خواهند داشت که برخی از آنان دردناک و عوارض بسیاری از خود برجای می گذارند ، در این مطلب از بلاگ حدول یاب عمل برداشتن رحم (هیسترکتومی) و نکاتی که باید درباره آن بدانید ! را بررسی خواهیم کرد ، لطفا تا انتها با ما همراه باشید.
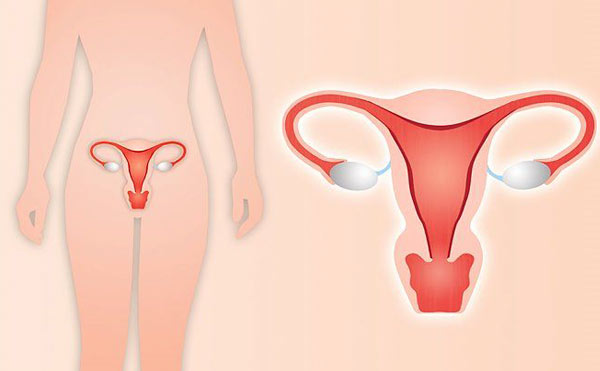
اطلاعات معم در مورد قبل از عمل برداشتن رحم (هیسترکتومی) و نکات مهم قبل از جراحی هیسترکتومی چیست با عوارض آن را می خوانید.
نکات مهم عمل برداشتن رحم (هیسترکتومی)
عمل جراحی برداشتن رحم (هیسترکتومی) یکی از رایج ترین جراحی های زنان است که قدمت آن به ۴ هزار سال پیش بر می گردد.
در آن زمان از این روش برای درمان زنان مبتلا به هیستری استفاده می شده است، هیستری نوعی بیماری روانی است که با اضطراب و افسردگی مشخص می شود.
اگر به فیبروم (تومورهای غیر سرطانی)، خونریزی شدید دوران قاعدگی و افتادگی رحم مبتلا باشید هیسترکتومی یکی از گزینه های درمانی است که به شما پیشنهاد می شود، اما در صورت ابتلا به سرطان رحم، دهانه رحم، واژن، لوله های فالوپ یا تخمدان این جراحی حتما باید انجام شود.
در «هیسترکتومی جزئی» رحم از طریق جراحی از بدن خارج می شود اما در «میومکتومی» فقط فیبروم برداشته می شود.
در «هیسترکتومی کامل» علاوه بر رحم دهانه رحم هم خارج می شود، در موارد خاص ممکن است حتی قسمت فوقانی واژن هم برداشته شود که به این جراحی نادر «هیسترکتومی رادیکال» گفته می شود.
هنگامی که با پزشک درباره فواید و خطرات هیسترکتومی صبحت می کنید تا زمانی که خود شما سوال نکنید به بسیاری از موضوعات حساس پیرامون این جراحی پرداخته نمی شود.
بسیاری از موارد هیسترکتومی غیر ضروری بوده و زنان را در معرض خطر قرار می دهد، این جراحی برای بعضی زنان انتخاب درستی است اما برای بعضی دیگر باید گزینه های کم تهاجمی تر انتخاب شود، مهم است که قبل از مراجعه به پزشک از سایر گزینه های درمانی مطلع باشید تا بتوانید سوالات مناسب را از پزشک بپرسید.
به عنوان مثال غالبا افتادگی رحم با ورزش های کگل درمان می شود یا هیپرپلازی اندومتر و مراحل اولیه سرطان رحم با پروژسترون قوی، مجسترول یا IUD میرنا قابل درمان است.
در ادامه به ۱۰ موضوع که ممکن است پزشک درباره آن ها صبحت نکند اما دانستن آن ها برای شما مهم است می پردازیم:
۱- رابطه جنسی بعد از عمل
اگرچه این جراحی اثرات طولانی مدتی روی بدن دارد و شما برای بهبودی به زمان نیاز دارید اما این بدان معنی نیست که دیگر هرگز نمی توانید رابطه جنسی داشته باشید.
اینکه چه زمانی می توانید رابطه زناشویی خود را شروع کنید به نوع هیسترکتومی بستگی دارد (جزئی، کامل یا رادیکال)
اگر دهانه رحم برداشته نشده باشد باید ۲ تا ۴ هفته صبر کنید اما چنانچه دهانه رحم هم از بدن خارج شده باشد برای بهبودی بخش پشتی واژن به ۶ هفته زمان نیاز است.
با این حال توصیه می شود که در مورد میزان و نوع رابطه جنسی از پزشک خود سوال کنید.
۲- هرگز درمان اندومتریوز نیست
بیماری اندومتریوز که با کرامپ های شدید قاعدگی، درد مزمن و مقاربت دردناک مشخص می شود با برداشتن رحم درمان نمی شود.
در حالیکه گزینه های درمانی دیگری مثل داروهای مسکن و هورمون درمانی وجود دارد هیسترکتومی همراه با خارج کردن تخمدان ها اول گزینه برای درمان این بیماری محسوب نمی شود.
۳- لزوما باعث یائسه شدن شما نمی شود
بسیاری از زنان تصور می کنند که بعد از هیسترکتومی یائسه شده و علائمی مثل گرگرفتگی، تغییرات خلقی و تعریق شبانه را تجربه می کنند.
پس از برداشتن رحم عادت ماهانه نداشته و نمی توانید باردار شوید اما این موضوع لزوما به معنی یائسگی نیست.
فقط زنانی که حین جراحی تخمدان های آن ها برداشته شده یائسه می شوند، در صورتیکه جراحی محدود به رحم باشد احتمالا زودتر از حالت طبیعی یائسه نمی شوید.
۴- شاید تخمدان ها هم برداشته شوند
در حین جراحی ممکن است پزشک علاوه بر رحم ۱ یا هر ۲ تخمدان و لوله های فالوپ را از بدن خارج کند.
تخمدان ها منبع تولید هورمون های زنانه (استروژن و پروژسترون) هستند، بنابراین وجود آن ها برای سلامت جنسی و سلامت استخوان ها حیاتی است.
برداشتن هر ۲ تخمدان باعث از دست دادن ناگهانی این هورمون ها می شود که به این وضعیت یائسگی ناشی از جراحی گفته می شود.
کاهش ناگهانی هورمون های زنانه می تواند به بروز علائم شدید یائسگی از جمله گرگرفتگی و از دست دادن میل جنسی منجر شود، درمان عوارض عاطفی هیسترکتومی ممکن است در مقایسه با عوارض جسمی به زمان بیشتری نیاز داشته باشد.
۵- هورمون درمانی بعد از عمل
اگر حین عمل برداشتن رحم ، تخمدان ها برداشته شده اند باید درباره فواید و مضرات استروژن درمانی با پزشک مشورت کنید.
بعد از برداشتن تخمدان ها استروژن درمانی می تواند به رفع علائم یائسگی کمک کند، با این حال هورمون درمانی خوراکی احتمال سکته مغزی، لخته شدن خون (ترومبوز ورید عمقی) و بیماری قلبی را افزایش می دهد.
۶- روش های جایگزین هیسترکتومی
با توجه به شرایطی که با آن روبرو هستید ممکن است بتوانید رحم خود را حفظ کنید، گفته می شود که برای ۹۰ درصد موارد هیسترکتومی روش های درمانی جایگزین وجود دارد.
به عنوان مثال فیبروز با استفاده از یک روش غیر جراحی به نام آمبولیزاسیون که طی آن عروق خون فیبروم را قطع می کنند درمان می شود یا روش دیگر میومکتومی است که فیبروم را خارج می کند اما رحم حفظ می شود.
چنانچه خونریزی شدید دارید می توانید از روش ابلیشن استفاده کنید که دیواره رحم را فریز می کند یا می سوزاند، بنابراین باید قبل از هیسترکتومی درباره سایر روش های درمانی با پزشک صحبت کنید.
۷- استفاده از جراحی کم تهاجمی
از پزشک درباره جراحی کم تهاجمی که به آن لاپاراسکوپی یا هیسترکتومی از طریق ربات گفته می شود سوال کنید، در این نوع جراحی به بیهوشی عمومی نیاز است اما برش های کوچکی روی بدن ایجاد می شود که میزان خونریزی و مدت زمان بستری در بیمارستان را کاهش می دهد.
در حال حاضر حدود ۴۵ درصد موارد هیسترکتومی با استفاده از لاپاراسکوپی انجام می شود اما تمام متخصصان زنان این روش را پیشنهاد نمی دهند، بعد از لاپاراسکوپی سریع تر بهبود پیدا می کنید و عوارض کمتری داری.
اگر پزشک شما را کاندید این نوع جراحی نمی داند از او سوال کنید که آیا جراحی های کم تهاجمی زیادی را انجام می دهد یا خیر، اگر جواب منفی بود احتمالا پزشکتان برای این جراحی مناسب نبوده و باید با پزشک دیگری مشورت کنید.
۸- مزایا و خطرات مورسیلاسیون
جراح برای اینکه بتواند در یک جراحی کم تهاجمی رحم را خارج کند آن را به بخش های کوچک تقسیم می کند که به این روش مورسیلاسیون گفته می شود، در گذشته بکارگیری این روش مورد انتقاد بود چون شواهدی وجود داشت که نشان می داد مورسیلاسیون باعث انتشار سلول های سرطانی می شود.
در پاسخ به این نگرانی ها محققان روش های جدیدی را به نام های contained morcellation و in-bag morcellation ابداع کردند.
زنان زیادی تحت عمل جراحی باز قرار می گیرند در حالیکه مورسیلاسیون برای آن ها گزینه مناسب تری محسوب می شود، مورسیلاسیون باعث سرطان نمی شود اما اگر فرد به نوع خاصی از سرطان مبتلا باشد ممکن است احتمال انتشار سرطان توسط این روش وجود داشته باشد، البته این نوع سرطان بسیار نادر است.
۹- هیسترکتومی و جلوگیری از انواع سرطان
در زنانی که به نقص ژنی BRCA1 و BRCA2 دچار هستند احتمال ابتلا به سرطان تخمدان بیشتر است، حدود ۱ درصد زنان به سرطان تخمدان مبتلا می شوند اما احتمال بروز این بیماری در زنان دچار نقص ژنی BRCA1 و BRCA2 به ترتیب ۴۴ و ۱۷ درصد است.
در بعضی موارد پس از آزمایش ژنتیک زنان دارای نقص ژنی BRCA1 و BRCA2 تصمیم به انجام جراحی پیشگیرانه می گیرند، در این جراحی که اوفورکتومی پروفیلاکتیک نامیده می شود هر ۲ تخمدان برداشته می شوند، این کار ممکن است به تنهایی یا همراه با هیسترکتومی انجام شود، تحقیقات نشان می دهد که انجام این عمل جراحی احتمال مرگ ناشی از سرطان تخمدان را ۸۰ درصد کاهش می دهد.
۱۰- بهبودی روانی پس از جراحی زمان بر است
بعضی افراد پس از عمل برداشتن رحم برای بهبودی روانی در مقایسه با بهبودی جسمی به زمان بیشتری نیاز دارند، بعد از جراحی احساس غم و ناراحتی به دلیل از دست دادن رحم طبیعی است اما باید مراقب افسردگی پس از جراحی بوده و در صورت ابتلا به افسردگی، بی اشتهایی یا احساس نا امیدی به پزشک مراجعه کنید.
برداشتن رحم یک تجربه احساسی دردناک است که هر زنی به شیوه خود با آن کنار می آید، زنان باید این واقعیت را بپذیرند که پس از هیسترکتومی عادت ماهانه نشده و قادر به بچه دار شدن نیستند.
بیشتر بخوانید :
علامت شروع یائسگی در زنان کدامند؟




